

作者:哈尔滨医科大学附属第四医院 核医学科 方芳
2025-10-10 13:54
恶性肿瘤是威胁我国居民健康的主要疾病之一。根据国家癌症中心2024年3月发布的《2022年全国癌症报告》统计数据显示,我国恶性肿瘤新发病例和死亡人数仍然呈上升的趋势,肿瘤新发病例约482.47万人,新增死亡病例约257.42万人。排名前五位的肿瘤类型分别为:肺癌、结直肠癌、甲状腺癌、肝癌和胃癌,占肿瘤新发病例的57.42%。肺癌、肝癌、胃癌、结直肠癌和食道癌是致死前五位肿瘤,占肿瘤患者死亡总数的67.50%。
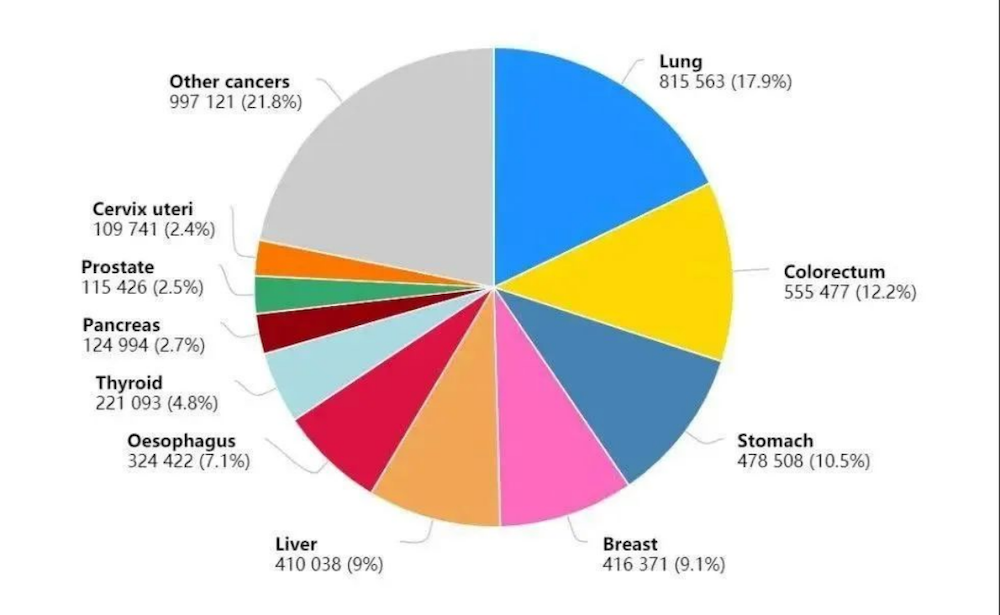
图1:2020年中国癌症新发病例数前十的癌症类型
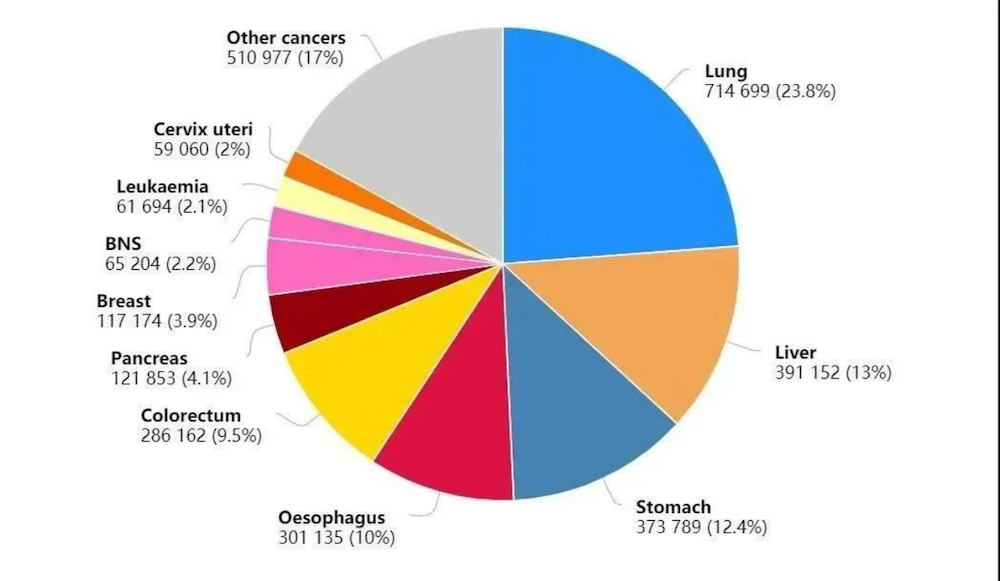
图2:2020年中国肿瘤死亡病例数前十的癌症类型
我国肿瘤新发病例和死亡人数的增加,部分归因于人口老龄化,这也是公认的肿瘤危险因素;此外,随着肿瘤预防意识的提高,积极就医的人数也在增加,致肿瘤检出率上升。2022年,我国新发肿瘤病例中,肺癌为106.06万例,结直肠癌为51.71万例,甲状腺癌46.61万例,肝癌36.77万例,胃癌35.87万例,这些肿瘤占总新发病例的57.42%。男性发病前5位的癌症为肺癌、结直肠癌、肝癌、胃癌和食管癌,占男性新发病例总数的65.05%。女性最常见的癌症是肺癌,其次是乳腺癌、甲状腺癌、结直肠癌和宫颈癌,占女性新发病例总数的63.75%。
在肿瘤死亡率方面,我国与发达国家、我国城乡之间都有明显差距,其主要原因是临床就诊早期病例少、早诊率低,因此,我国癌症防控形势严峻,防治难度巨大。要改变这一状况,需要在扩大相关肿瘤的筛查,尤其是提高早诊早治覆盖面、提高肿瘤早期诊断率和确诊率两方面共同发力。
早诊早治是降低肿瘤死亡率的有效措施,早期诊断是早期治疗的重要基础,能够实现治疗效果大幅提升、改善预后、延长寿命和提高生活质量。
如何实现肿瘤的早期诊断?
恶性肿瘤的早期诊断需要通过快速有效的方法进行检测,从而早期发现病灶,实现早期治疗。常规用于肿瘤早期诊断的方法有体格检查、抽血化验、组织活检、影像学检查(超声、CT、MRI、PET等)。其中以影像学检查中PET成像方法最为简便、准确度高而得到广泛应用。
PET是一种灵敏度高、准确性好的影像检查方法,和CT、MRI法联合应用,实现肿瘤病灶精确定性和精准定位。与良性肿瘤不同,恶性肿瘤通常会增加糖代谢。因此,利用肿瘤细胞中常见的葡萄糖活性增加的特点,PET/CT可以在早期阶段检测出大约95%以上的肿瘤病灶,而这些小病灶在CT、MRI等上较难检测。PET与CT或者MRI联合应用,在肿瘤早期尚未产生解剖结构变化前,就可以发现和定位隐匿性小病灶,从而实现恶性肿瘤的早期诊断。
PET/MRI是在PET/CT的基础上,通过技术升级,将PET与组织分辨率更高的MRI联合应用,大幅提升设备性能,提高肿瘤早期诊断率。
PET/MRI实现肿瘤早期诊断的机理是什么?
正电子发射断层扫描 (PET) 是基于核素的一种成像方法,利用核素在肿瘤区域特殊生化过程,可视化体内肿瘤病灶。PET/MRI是正电子发射断层成像(PET)和磁共振成像(MRI)两种医学影像技术的融合,是目前最先进的疾病诊断方式之一。在肿瘤等疾病的诊断过程中,将正电子核素示踪剂注射到体内,通过PET探测这些核素的分布情况,再利用MRI对这些核素分布情况进行精准定位,可以在分子水平显示组织和器官代谢或生化功能变化,实现疾病早期阶段的精准诊断和精确定位。
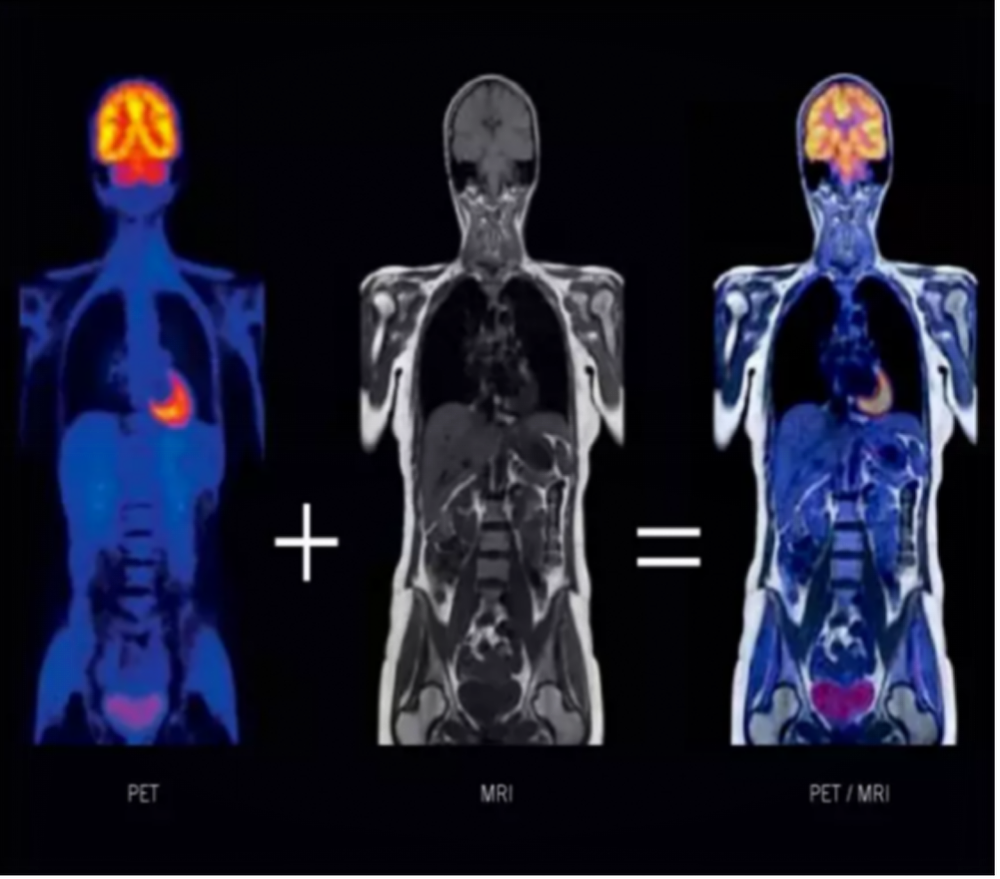
图3:PET/MRI成像设备与融合图像
PET/MR与PET/CT相比,在肿瘤早期诊断方面的优势有哪些?
与PET/CT相比,PET/MRI 在获取病变高分辨解剖、功能信息,降低辐射剂量等方面具有明显的优势。
在信息获取方面,PET/MRI将肿瘤病灶的解剖、分子和功能信息结合起来,有利于提高诊断的敏感度和特异度,并且有较高的空间分辨率。MRI能够获得高分辨的软组织对比度结构图像、扩散加权图像、动态对比度增强图像、功能磁共振图像和其他专用序列以及MR波谱等,与PET提供的定量生理信息相结合,因此,PET/MRI 在病灶定位方面要优于PET/CT。例如,对头颈部、盆腔、乳腺及肝脏病变,基于MRI的高组织对比,PET/MRI的定性、定位更精准。现有的研究数据也显示,PET/MR可用于各种类型的恶性肿瘤,得益于MRI的多参数,PET/MRI能够更好地定位病灶,例如骨转移病灶和前列腺内病灶侵犯程度;而在评估肺部肿瘤时准确率和PET/CT相当。PET/MRI可开发更多肿瘤特异性诊断探针,挖掘和利用MRI的功能性多参数信息,评估其增益价值,将有助于获取更多恶性肿瘤的特征性诊断信息,更灵敏地成像、更准确地定位,高质量地实现肿瘤的早期诊断。
另外,随着生物科技的进步,除了常规的18F-FDG,更多的肿瘤特异性的分子成像探针,例如18氟-氟硝基咪唑(18F-fluoromisonidazole, 18F-MISO),可以无创性地检测肿瘤乏氧程度;3-脱氧-3-18F-氟化胸腺嘧啶(3-deoxy-3-18F-fluorothymidine, 18F-FLT)等也逐渐应用于临床,弥补了通过18F-FDG进行肿瘤早期诊断的不足。纳米技术的发展,也给PET/MRI多模式影像带来了新的契机,多种新型的肿瘤诊断的纳米对比剂也在不断研发中,目前基于多功能纳米材料的PET/MRI多模态成像,将抗肿瘤药物与PET/MRI诊断示踪剂相结合,能在获得肿瘤影像信息的同时提高肿瘤治疗的靶向性。
在降低辐射剂量方面,PET/MRI也有优势。PET/CT是PET成像和CT成像两种技术的融合,而这两种成像方法都有辐射;PET/MRI成像中,MRI成像是无辐射的,因此,从患者接受的辐射剂量的角度来说,PET/MRI检查的优势在于比PET/CT减少70%电离辐射,一次PET/MRI检查总辐射剂量仅约为3mSv~5 mSv,更适合于小儿患者及对辐射敏感患者检查。
PET/MRI可以对哪些肿瘤进行早期诊断?
PET/MRI 在肿瘤中有广泛应用,具体包括:颅脑肿瘤、乳腺癌、宫颈癌、结直肠癌、食管癌、头颈肺癌、淋巴瘤、胰腺肿瘤、前列腺癌、皮肤癌、甲状腺癌等等。
PET/MRI 在对肿瘤进行早期诊断的同时,还可以对肿瘤的治疗方案制定给出指导;在治疗过程中进行疗效监测;进一步提供信息;揭示肿瘤转移程度;显示肿瘤复发与否等。
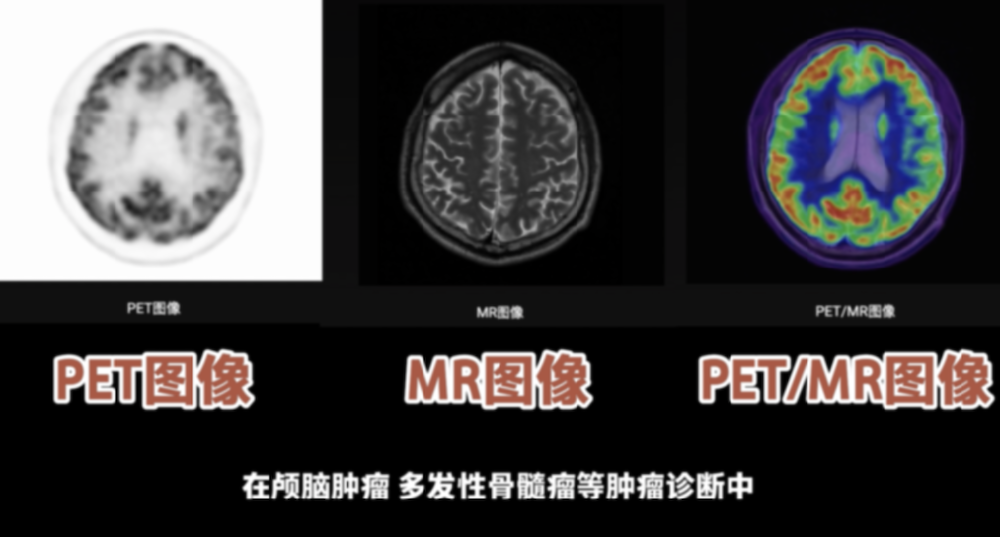
图4:多发性骨髓瘤的18F-FDG PET/MRI图像
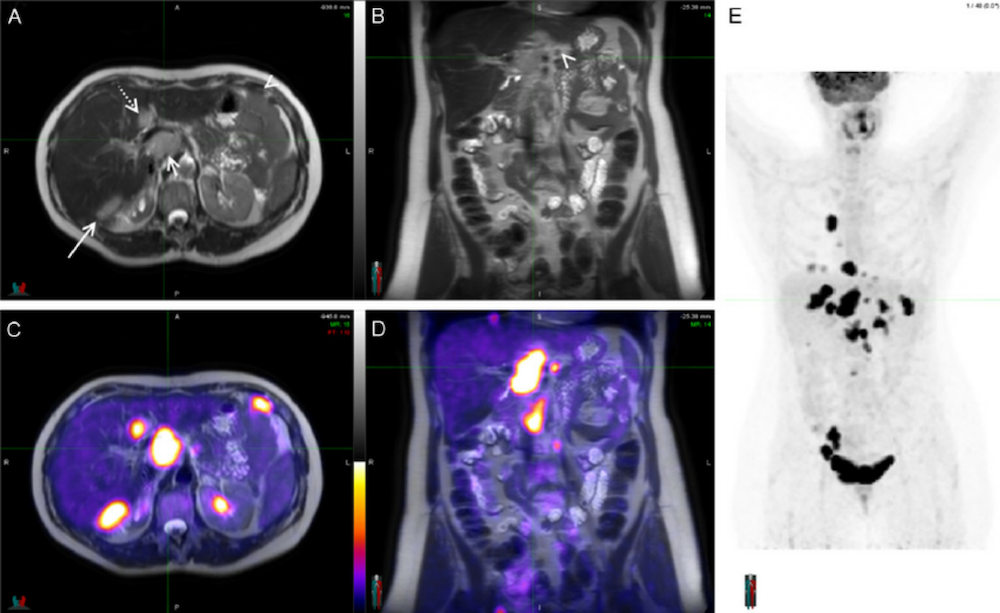
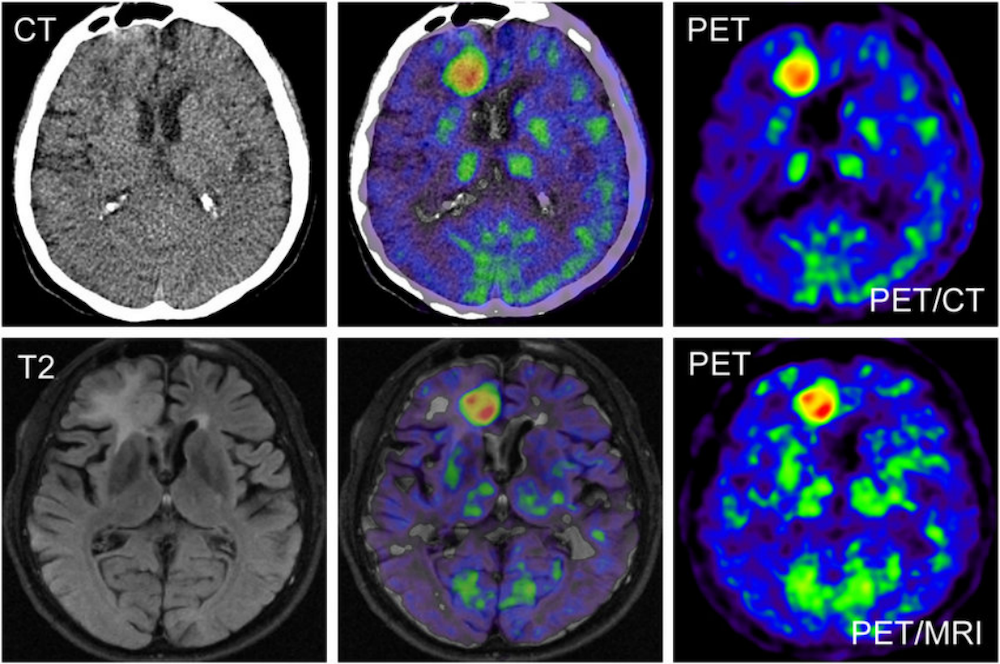
图6:胶质瘤的18F-FDG PET/MRI图像,PET/MRI比PET/CT显示病灶定位更加精确
PET/MRI的应用,除了恶性肿瘤,在心血管疾病(预测心肌梗死功能恢复情况、评估有功能障碍但存活的心肌组织在缺血再灌注之后的恢复情况、鉴别缺血和非缺血性心肌以及瘢痕组织和有活性的心肌组织),以及神经精神疾病(帕金森综合征、亨廷顿舞蹈症、癫痫发作间期的病灶检测、卒中患者尚可挽救的脑组织、缺血半暗带判断)等,有广泛的应用。
PET/MRI检查有哪些注意事项?
18F-FDG PET/MRI全身检查前24小时禁酒、禁做剧烈运动或长时间运动,检查前6小时禁食、禁含糖饮料,检查前2小时禁输葡萄糖注射液,否则将影响成像和诊断结果。
PET/MR检查室是一个高频高强度电磁场场所,患者所带的金属物品会对图像质量产生严重影响,也可能对人体产生危害。如果患者体内有金属或电子设备或物体,进行 MRI 检查可能不安全,需提前告诉进行 MRI 的人员。如果患者体内有下列任何设备,禁止做此项检查:起搏器、自动植入式心脏复律除颤器 (AICD)、乳房组织扩张器、动脉瘤夹、金属支架手术后(冠状动脉、食管、前列腺、胆道)。除钛合金以外接受过金属钢板植入手术者,也不适合此项检查。高热患者、重度幽闭恐惧症患者、癫痫发作期患者、呼吸困难不能平卧者、精神异常不能配合者,严禁做此项检查。装有电、磁及机械有源植入物的患者,依靠电、磁或机械体外有源生命系统的患者,体内存有动脉瘤夹或眼球内存有金属异物的患者,请提前告知医生。
随着我国人口老龄化逐渐加剧,恶性肿瘤的防控形势愈加严峻。根据《“十四五”国民健康规划》和肿瘤早诊早治行动,国家将在肿瘤早期诊断等方面推行积极的防控策略,力争在2030年初步遏制肿瘤治疗负担上升势头。PET/MRI也将成为肿瘤早期诊断的利器。