

作者:贵州大方县人民医院 重症医学科 龙江超
2025-09-30 18:18
▲什么是急危重症疾病?
急危重症疾病通常是指各重要脏器功能衰竭,常见的急危重症疾病可分为以下几种:
1、脑功能衰竭:患者表现为出现意识障碍的症状(中毒、中风、脑水肿、脑挫裂伤、脑疝、脑死亡等)[4]。
2、休克:由于多种原因造成的全身血流变化,导致组织、器官供氧不足、循环功能衰竭、细胞代谢失调及功能障碍。其原因主要有失血性、心源性、过敏性、阻塞性、创伤性、感染性、体液流失、神经及内分泌等。
3、呼吸衰竭:按病程长短和病情轻重可将其划分为急性呼吸衰竭和慢性呼吸衰竭;按血气分析,可将呼吸衰竭划分为I类(PO2<60mmHg)、Ⅱ类(PO2<60mmHg同时PCO2>50mmHg)。
4、心力衰竭:急性左心衰竭的主要症状是呼吸困难、坐位呼吸、咳粉红色泡沫痰等;慢性右心衰竭(常见表现为水肿、肝颈静脉回流征阳性、肝大、胸腔积液、食欲不振等以体征为主);全心衰竭和泵衰竭(心源性休克、猝死)等。
5、肾功能衰竭:按症状可分成急性与慢性两类[5]。
6、肝功能衰竭:表现为肝昏迷,可见急性肝坏死和慢性肝硬化等几类。
▲如何快速识别急危重症患者,尽早采取恰当的诊疗措施,科学有效挽救患者生命,八大征需牢记!
1、体温(T):其正常值在36℃-37℃之间;发烧身体温度在37℃以上,低体温35℃。体温过高考虑感染(细菌、病毒、真菌等)、丘脑出血等情况[6]。
2、脉搏(P):正常值范围60次/分-100次/分;老年人偏慢;小于3岁的儿童多在100次/分以上。结合听诊,判断心音有无异常,心律是否整齐、清晰有力,是否闻及杂音、心包摩擦音。体温每升高1℃,脉搏增加10次/min,儿童增加15次/min。异常脉搏可分为三类:脉率异常(心动过速:成人脉率>100次/min;心动过缓:成人脉率<60次/min),节律异常(脉搏短绌:单位时间内心率大于脉率;间歇脉:在正常均匀的脉搏中出现一次提前而较弱的搏动,其后有一正常延长的间歇)和强弱异常(洪脉,细脉,奇脉:吸气时脉搏明显消失或者减弱,交替脉,水冲脉)。
3、血压(BP):正常收缩压90mmHg-140mmHg,舒张压60mmHg-90mmHg,或平均动脉压(MAP)>70mmHg,MAP=(舒张压+脉压差/3。如果病人的血压低于正常血压,就有可能出现休克。收缩压大于140mmHg和/或舒张压大于90mmHg,则称之为高血压,高血压是引发心梗、脑梗、脑出血、心衰等疾病的重要原因之一。应当密切监测血压变化,做到定部位、定体位、定时间和定血压计。
4、呼吸(R):正常值范围在16次/分-20次/分之间,呼吸节律平稳,听诊双肺呼吸音清晰。患者因疾病、外伤等原因,可能会引起以下异常呼吸情况,包括呼吸频率异常:呼吸过速(呼吸速率大于24次/min[1],常见于发热、甲亢、疼痛等),呼吸减慢(呼吸速率小于12次/min,常见于颅内压增高,巴比妥磊等呼吸抑制药物中毒);呼吸深度异常:呼吸加深(大口呼吸,常见于酸中毒),呼吸变浅(常见呼吸麻痹或者肺部疾病,也见于濒死患者);呼吸节律异常:潮式呼吸、间断呼吸;呼吸声音异常:蝉鸣样呼吸(声带附近有堵塞导致,原因是肿胀、异物、狭窄等等),鼾声呼吸(一般常见昏迷患者的呼吸道分泌物堆积导致);呼吸形态异常;呼吸困难;呼吸伴有异味)。
5、神志(C):正常神志思维清晰、回答切题、反应迅速;异常分为
(1)嗜睡期:可被叫醒,能交流,但容易入睡;
(2)昏睡期:需要大声叫醒,患者回答简短问题,交流困难,容易再次入睡);
(3)昏迷期:分为浅昏迷、中度昏迷和重度昏迷。其中浅昏迷患者意识水平较正常有所下降,但仍然保留有一些基本的生理反应,对痛苦的刺激会产生保护性的反应。角膜反射,瞳孔对光反射,眼球运动,吞咽反射等均未改变;中度昏迷则患者在受到强烈的刺激时,会有一种自我保护的反射,角膜反射会显著地降低,瞳孔对光反射也会变得微弱,且眼球不会转动;深度昏迷时患者则处于肌肉松弛状态,对任何外界的刺激都没有反应。
6、瞳孔(A):正常直径为 2-6mm(室内),双侧等大等圆,对光反应灵敏;双侧瞳孔散大固定,标识心脏停跳;双侧瞳孔散大,说明阿托品中毒,颅内压增高和濒死状态;单侧瞳孔散大,表示同侧的小脑幕裂孔疝进展期;单侧瞳孔缩小,表示同侧小脑幕裂孔疝的初期;双侧瞳孔缩小,药物中毒概率极大。
7、尿量(U):正常 1000-2000ml/天;多尿>2500ml/天;少尿总尿量<400ml/24h或<17ml/h,常提示循环灌注不足、心力衰竭、烧伤、各种休克等;<5ml/h即为无尿,常提示患者发生了急性肾功能衰竭、脱水、或者各种休克。
8、皮肤黏膜(S):休克病人的症状是面色苍白,四肢冰冷;低氧时,皮肤、口唇、甲床多呈紫绀;肝细胞性、溶血性或阻塞性黄疸都会引起皮肤黏膜黄染;在凝血功能不全的病人皮肤黏膜上,可能发生了DIC[7]。
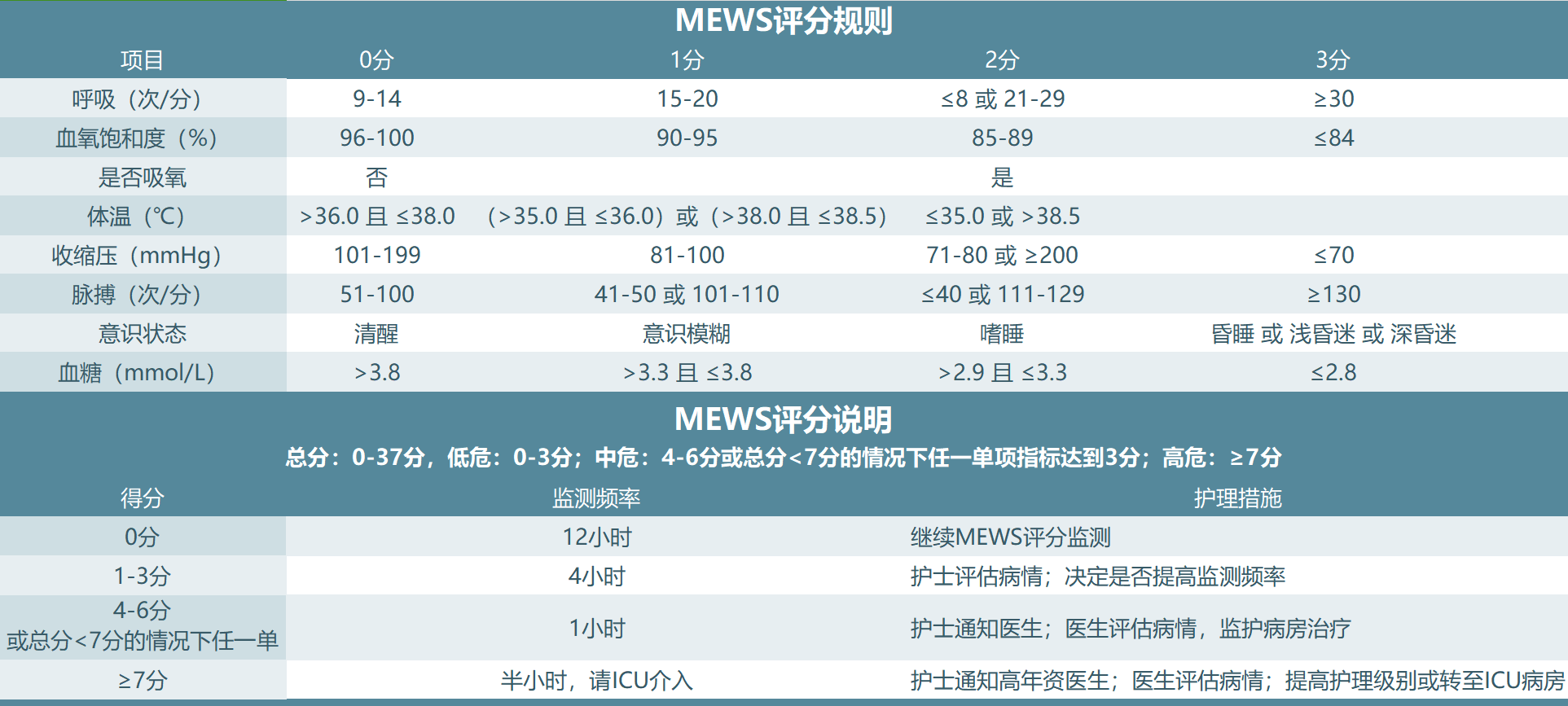
注:国家早期预警评分(National Early Warning Score,NEWS)已在欧美得到广泛推广。NEWS根据各项生理学参数的评分综合,最终确定患者的临床风险高低。
一般认为,NEWS总分在O-4分为低风险;5-6分或单项评分3分则为中度风险;≥7分为高度风险(提早ICU进行干预)
▲急危重症病人救治思路
先判断,再诊断。先对症,再对因。先救命,再治病!抢救生命为先,先对症治疗,再对因治疗,遵循救人到治病原则[2]。
按病情轻重缓急分为以下几类:
1、生命垂危者:立即现场施救,确保现场环境安全前提下迅速给予高质量心肺复苏;
2、有生命危险急症者:在短时间(常为5~10分钟)内接受病情评估、急救措施及转运风险评估;
3、暂无生命危险的急症者:需要在30分钟内行急诊检查及处
理;
4、普通急诊患者:30分钟-1小时内给予必须的急诊处理;
5、非急诊患者:专科对因对症治疗。
▲收治患者时,我们医师应该如何进行初始病情评估及治疗?
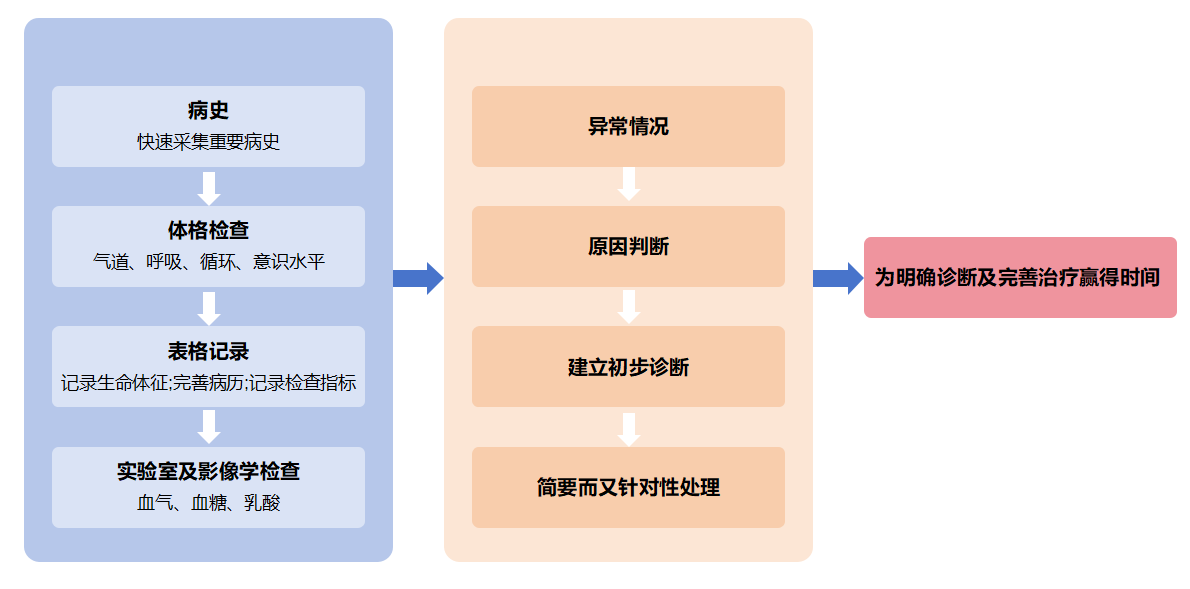
▲重症患者病史采集的特点
重症患者病史采集困难,应在数分钟内抓住病史特点
1、病史来源:目击者、亲属、护送的医护人员
2、主要症状:神志改变、呼吸困难、疼痛、乏力
3、其他创伤或非创伤、手术或非手术、用药史和(或)毒物接触史。
▲重症患者体格检查
(1)先按ABC理论,检查主要器官情况,再系统性回顾其他重要器官功能[8]。
(2)迅速进行详细的体表检查、查看有无意识状态改变。
√皮肤:是否苍白、发绀、黄染、红斑、潮红,潮湿还是干燥,有无皮肤水肿及瘀斑。
√眼睛:瞳孔有无异常、巩膜有无黄染、结膜有无苍白及水肿。
触诊在重症患者的检查中是必不可少的一部分。
√触痛阳性:应确定触痛范围、程度。
√触及包块:大小、质地、活动度。
√其他:评估腹肌紧张度、腹部膨隆的程度、反跳痛、背部及肋部(情况允许时)。
(3)育龄女性患者特殊检查:应考虑是否存在宫内及宫外怀孕的可能。
(4)CNS及肢体运动:记录Glasgow评分、瞳孔大小及反应、中枢及外周神经的感觉及运动功能(时间允许)。
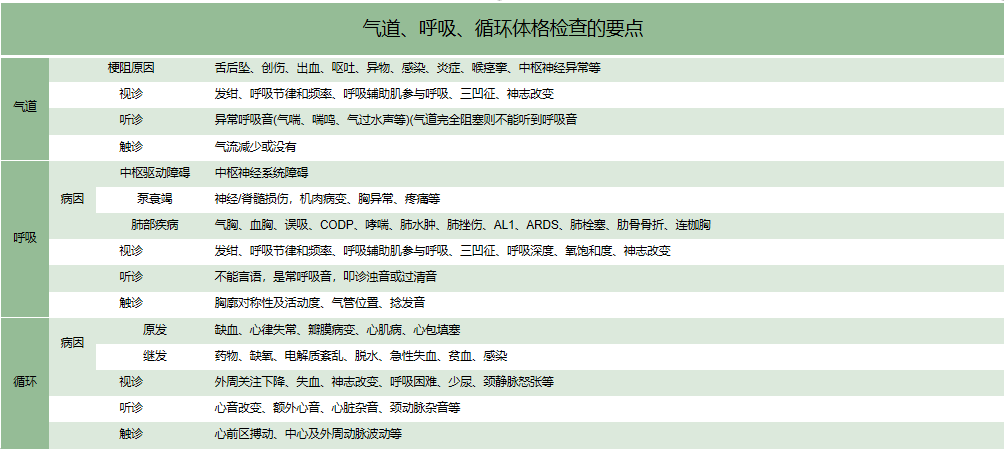
(5)气道、呼吸、循环体格检查的要点:
▲表格记录
第一步:记录基础生命体征、意识状态并连续记录治疗后改变
√血压波动情况、心率改变、呼吸频率、体温、意识状态等并连续记录治疗后改变。
第二步:完善病历、进行诊断及鉴别诊断,记录进一步检查指标。
√CVP、CO、氧合指数、出入量、用药剂量、用药时间、评估是否需要插管、呼吸机支持参数。
注:上述数据的数值和趋势对患者状态的评估提供重要信息,用于指导治疗,将这些数据不断地准确无误地记录在表格中,确保患者得到良好的监护,这些监测的数据由具有临床工作经验的医护人员解读。
▲辅助检查(实验室检查及影像学检查)
▲救治措施—呼叫120!!
第一步:保证最基本的生理状态稳定,应与上述步骤同时进行。
√确保气道通畅和氧供充足 √建立静脉通道,输液
√评估及时复苏治疗反应 √判断是否存在低灌注并及时纠正
√纠正威胁生命体征的酸碱失衡、电解质紊乱和严重的血糖异常等
第二步:完善治疗,评估反应,对上述治疗进一步精细化;回顾病情趋势,制定进一步治疗策略,对引起重症状态的初始患者做进一步判断并采取相应的治疗措施。[9]
A、呼吸困难— 取端坐体位— 开放气道— 予以有效吸氧
B、大出血— 立即有效止血— 建立静脉通路(两条以上)— 快速扩容补液
C1、心悸— 端坐体位— 有效吸氧— 建立静脉通路
C2、昏迷— 开放气道— 按需吸氧— 建立静脉通路
濒死状态— 确定环境安全— 呼救、取去枕仰卧位— 高质量心肺复苏— 电击除颤+对症使用复苏药物。[3]
▲总结
1、重症患者的动态评估是一个持续、递进的过程,涉及反复的监测、评估和干预调整。通过实时生理参数监测、应用疾病严重程度评分系统、识别早期恶化预警信号,并结合多学科团队合作,旨在实现病情变化的早期识别,从而及时优化治疗方案,防止病情进展,提高救治成功率。
2、如何更早地发现重症患者,或更早发现患者有恶化趋势是重症患者认识与评估的重要任务。
3、对重症患者的识别和评价也是重症医学发展的重要方向之一[10]。