

作者:四川珙县人民医院 儿科 陈敏
2025-09-25 10:14
日常生活中,人们感冒时喉咙发炎经常会服用阿莫西林、头孢类药物来治疗和减轻炎症症状。但是抗生素在治疗疾病的同时,也会有很多副作用,特别是对儿童的危害更大。本篇文章将详细介绍如何正解使用抗生素。
一、抗生素的“身份信息”
在抗生素发现之前,人类对于肺炎等细菌感染缺乏有效的治疗手段,医疗工作者面对很多因外伤导致的败血症患者,感到无力,仅能进行持续观察和创面清理,期望患者能够自主渡过难关。
1928年,第一个真正的抗生素——青霉素,被英国教授亚历山大·弗莱明(Alexander Fleming)发现。1928年9月,弗莱明在伦敦圣玛丽医院地下实验室里把有金黄色葡萄球菌的培养皿进行分类。他发现其中一个培养皿显得与众不同,这个培养皿上布满了细菌,但在一个角落长出了一片霉菌,霉菌周边区域未发现任何细菌生长,仿佛霉菌产生了一种能够抑制细菌繁殖的“霉菌分泌物”。弗莱明观察到“霉菌提取物”具有消灭多种致病微生物的能力,例如链球菌、脑膜炎球菌和白喉杆菌。弗莱明和团队尝试从“霉菌汁”中分离纯化出一种物质,这种物质后被命名为“青霉素”。然而,由于青霉素并不稳定,研究团队仅能获得一种纯度较低的粗提取物。1929年6月,弗莱明在《英国实验病理学》期刊上发表了他的研究成果,其中仅提及青霉素潜在的疗效。1939年至1944年间,研究人员才开始探索大规模提取合成青霉素的策略。同时,军事和民用领域的临床研究也证实了青霉素具有抗菌作用。20世纪50年代,新抗生素的研发进入了黄金时代,一系列新药被发现并批准上市,抗生素的应用范围也从器官移植扩展到治疗食物中毒等多种疾病,逐步成为生活中不可或缺的药物。但是,所有微生物都会经历进化过程,以更好地适应生存环境。随着人类对抗生素使用量的不断增加,细菌对这些药物产生耐药性的速度也逐渐加快。具备抗生素耐药性的微生物持续存活,缺乏此特性的则被抗生素消灭。
二、滥用抗生素的影响
过度使用抗生素不仅会导致身体耐药性增加,还可能破坏儿童的免疫系统和肠道健康,甚至危及生命。我国每年约有20万人因药品副作用死亡,其中40%是由于滥用抗生素所致。我们需要正确认识抗生素及其危害。
(一)不良反应增多
儿童生理发育尚未完全,其肝肾代谢功能相对较弱,对药物的耐受性也相对较低。因此,滥用抗生素所引发的副作用可能会更为严重,这一现象主要表现在以下四个方面。一是耳毒性,根据统计数据显示,大约一半左右的聋哑儿童是由于滥用抗生素导致的,某些情况下孕妇在妊娠期间也会因为摄入氨基糖苷类抗生素而导致胎儿发生先天性耳聋。二是肝毒性,在儿童体内尿苷二磷酸葡萄糖醛酸基转移酶的含量及活性较低,鉴于这种酶在肝脏解毒过程中具有重要作用,因此儿童使用药物时可能会导致药物半衰期延长,进而增加药物性肝损伤的风险,特别是抗生素引起的药物性肝损伤占比较大,例如大环内酯类和氯霉素等。三是肾毒性,由于儿童的肾脏发育尚未完全成熟,因此药物在体内的排泄过程较为缓慢,这可能导致药物性肾损伤的发生,长期服用头孢或氨基糖苷类抗生素的儿童可能会遭受肾小管损伤,进而导致肾功能衰竭。四是过敏反应,绝大部分抗生素能够引起过敏反应,其中β-内酰胺类抗生素,也就是青霉素类最为普遍,这种过敏反应并非与剂量相关,严重的过敏反应可能导致儿童死亡。
(二)细菌耐药性增加
由于广泛使用抗生素,导致大量敏感菌被消灭。在未被消灭的病原体中,部分发生基因变异或产生抗药性因子形成耐药菌株,进而引发多重耐药现象。目前,相较于成人,儿童肺炎患者中链球菌的抗药性已经显著提高。根据文献资料表明,儿童群体中使用头孢菌素类抗生素的可能性较高,其中耐药性肠杆菌已成为感染中最常见的细菌之一,并且可以影响呼吸道、皮肤软组织、泌尿系统等。此外,有研究文献显示,对20名耳部感染的儿童进行观察,发现在采用阿莫西林治疗后,受超级细菌侵袭的风险提升至5倍。
(三)身体机能下降
过度使用抗生素可能会削弱人体对各种营养物质的吸收能力,从而引发身体功能衰退。甲氧苄氨嘧啶的摄入可能引发叶酸缺陷,持续使用可能导致巨幼红细胞性贫血、血小板与白细胞减少。大量摄入多粘菌素可能导致蛋白质排泄异常、管型尿形成,同时尿液中出现白细胞与红细胞。四环素类药物的摄入可能对钙、镁、铁、铜等矿物质的吸收产生不利影响,并促进维生素C在尿液中的排出。过度使用抗生素还会导致儿童免疫系统未能得到适当锻炼,进而引发免疫力下降。
(四)“摧毁”肠道
人类在多年的医疗实践中发现,每当儿童使用抗生素一次,相当于在其肠道内放置了一颗“炸弹”。这种药物会破坏正常的肠道菌群,导致过敏、湿疹、便秘等问题频繁出现。
(五)“超级细菌”
过度使用抗生素可能会导致 “超级细菌”的出现。具体来说,细菌为了生存,会不断地与药物进行斗争,以提高自身的适应性和生存能力,从而逐渐失去对药物的“畏惧”。
(六)二重感染
长期应用广谱抗生素可能会导致敏感菌种群受到抑制,而某些非敏感菌种(例如真菌等)得以扩散繁殖,从而引发新的感染现象。
三、哪些抗生素不能给孩子吃
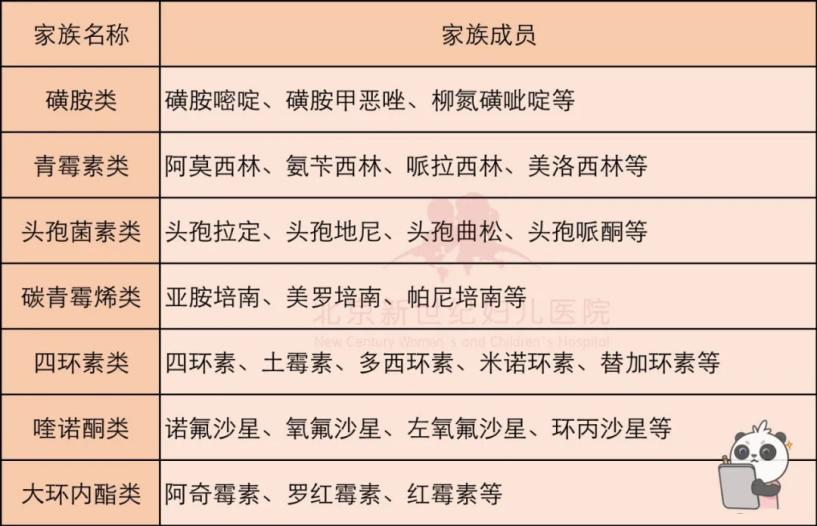
在药品命名中,如果包含西林、头孢、沙星、霉素、硝唑、磺胺、环素等元素,那么这类药物基本上属于抗生素范畴。如阿莫西林、头孢曲松、左氧氟沙星、阿奇霉素、磺胺嘧啶、四环素等。
(图源:网图)
(一) 儿童慎用、禁用的抗菌药物
1.四环素类抗菌药物,如四环素、强力霉素和米诺环素等,对于8岁以下儿童和青少年并不适宜使用。原因在于这些药物可能对牙釉质产生负面影响。
2.喹诺酮类抗菌药物如诺氟沙星、环丙沙星以及氧氟沙星等, 18岁以下的儿童应避免使用全身制剂,原因在于其可能对儿童骨骼生长造成不利影响。
3.在氨基糖苷类抗菌药中,如庆大霉素、卡那霉素和链霉素等,由于其耳毒性和肾毒性较高,一般情况下不建议采用。
4.咪唑类替硝唑,禁止12岁以下儿童使用。奥硝唑,对于3岁以下的儿童,不建议使用本药注射剂。
(二) 婴幼儿禁用的抗菌药物
1.磺胺类抗菌药物,如复方新诺明和磺胺嘧啶等,两个月以下的婴儿不宜使用。
2.氯霉素,对于新生儿和早产儿,不宜使用本药的眼用制剂、搽剂以及滴耳液。
3.克林霉素,对于新生儿,一月内应避免使用;4岁以下儿童应谨慎使用;16岁以下青少年在使用时,需监控重要器官功能。
4.头孢曲松:在新生儿中,不应同时静脉注射钙剂和使用头孢曲松。此外,在使用或即将使用含钙的静脉注射药物时,亦不宜给予头孢曲松。
四、抗生素认知误区
(一)误区一:抗生素=消炎药
1.什么是感染
疾病感染的根源在于各类病原体,包括但不限于病毒、支原体、细菌、真菌及寄生虫等,这些病原体侵入人体并引发疾病。
2.什么是炎症
炎症反应是免疫系统对抗有害刺激的保护性防御机制,其在人体内部会表现为红肿、热痛等临床症状。
感染和炎症两者之间存在一定的关联,但并非绝对。大部分感染情况会引发炎症反应,但也存在一些病原体感染后并不呈现炎症表征。同样,炎症现象可能源于感染因素,但除去感染因素之外,其他原因如创伤、烧伤、风湿性免疫疾病、肿瘤等也有可能引发炎症反应。因此,并非所有感染都需进行消炎处理,同样,并非所有炎症皆源自感染。
抗生素是一类特定的药物,其主要作用机制在于抑制和杀灭细菌,而对病毒、真菌以及其他病原微生物则无效。例如,一些常见的感冒、流感等由病毒或其他病原体引发的疾病,虽然也具有发热、头痛等炎症症状,但并非抗生素治疗范围。在这种情况下,使用抗生素治疗是无效的,因此,抗生素并非用于消炎的药物。
(三) 误区二:“是药三分毒”
部分人对使用药物持保守态度,认为“药物三分毒”。特别是对于抗生素,担忧其潜在的副作用。实际上,在疾病恢复期间,若过早停止用药而未彻底消灭细菌,残留的部分细菌可能会重新繁殖,导致疾病反复发作。此外,随着对所使用药物耐受性的提高,相同药物的疗效也将逐渐降低。因此,针对细菌感染的治疗应力求彻底消除,确保全程、规律、充分的治疗。
五、抗生素危害大,就不能用了吗
当然不是。给儿童使用抗生素,必须遵循四个基本规则:

(图源:网图)
(一)不主动
家长无需自主要求医生为儿童开具抗生素。倘若医生未开具相关药物,可能是因为其专业判断认为此举非必要。
(二)不拒绝
如医生根据病情和专业判断,建议给孩子使用抗生素治疗时,家长应避免抵触,要知道恰当使用抗生素能够有效遏制常见感染。若未及时用药,可能会引发感染扩散,进而导致疾病症状恶化。
(三)不滥用
家长应避免未经医嘱自行为儿童配置抗生素。在儿童历次患病期间,即便上一次治疗所用的抗生素尚未用尽,本次疾病亦不宜重复使用。同时,切勿将成年人服用的抗生素让儿童使用。
(四)不随意停用
滥用抗生素是不可取的,但也不能随意中断使用。部分人对于抗生素的副作用存有忧虑,一旦儿童病情有所好转,便擅自中断治疗。然而,这种行为往往会导致儿童病情发生反复,不得不再次服用抗生素。需要明白,症状的缓解并不意味着体内“抗菌作战”已经结束,只有通过完整疗程的使用,抗生素才能彻底消灭病原体,药物使用时间不足将无法实现最佳疗效。