

作者:广西医科大学第一附属医院 儿科 陈峋
2025-05-19 10:56
近年来,呼吸道疾病的发病率呈上升趋势,肺炎是全球5岁以下儿童死亡的主要原因。因此,了解重症肺炎,并且能够正确识别出肺炎发展为重症的征象尤为重要。
一、什么是儿童重症肺炎?
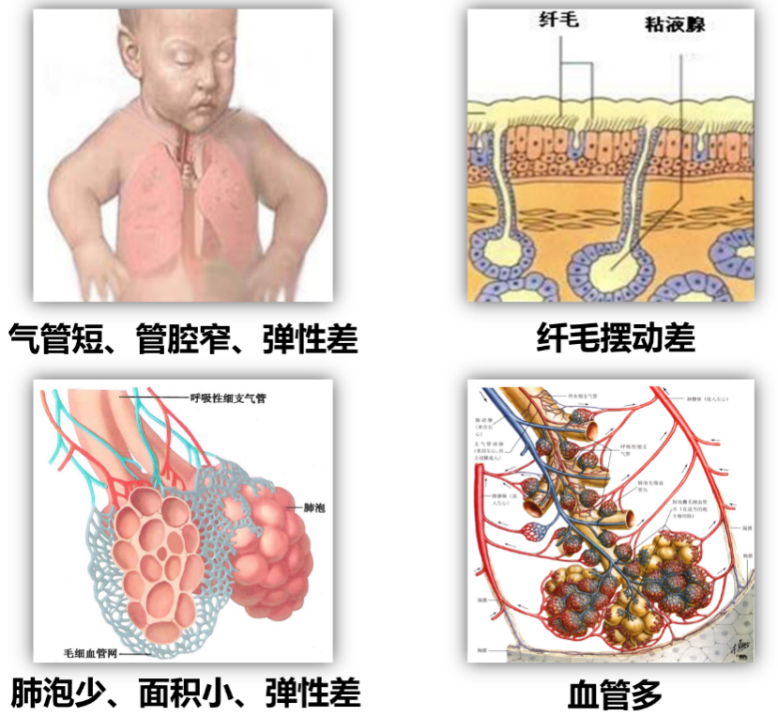
儿童肺炎是指发生在儿童时期的肺部炎症性疾病,通常由不同的病原体引起,如细菌、病毒、支原体及真菌等。其病变部位主要累及细支气管和肺泡。儿童因其呼吸系统的解剖和生理特点,如气管短、支气管管腔较狭窄、黏液分泌少、纤毛运动能力差、肺弹力组织发育落后等,加之免疫系统未完全发育,更容易感染肺炎。当肺炎患儿出现严重的通气、换气功能障碍或全身炎症反应时,即为儿童重症肺炎。儿童重症肺炎与普通肺炎的主要区别在于病情的严重程度、临床表现、治疗的紧迫性和所需的医疗资源等。
二、为什么要早期识别儿童重症肺炎?
在讨论儿童重症肺炎的识别之前,首先需要回顾一下儿童肺炎的诊断标准,当患儿出现发热、咳嗽、气促或呼吸困难、双肺闻及固定中细小湿啰音时,可以临床诊断儿童肺炎。如果上述症状不典型时,可以借助胸部X线检查辅助诊断。
孩子确诊肺炎后很重要的一点是要会观察和识别患儿是否会加重进展为重症肺炎,这将对患儿、家长、医疗机构以及社会带来多方面的益处。具体原因包括:
(一)降低死亡率:数据表明,重症肺炎是导致儿童死亡的主要原因之一,尤其是5岁以下儿童。及时识别和治疗可以显著降低病死率。
(二)减少并发症:早期治疗可以减少肺炎可能引起的并发症,如呼吸衰竭、败血症、脑膜炎等。
(三)缩短住院时间:及时的诊断和治疗可以加快患儿的恢复速度,减少住院时间,节约医疗资源。
(四)改善预后:早期识别和干预有助于减少其他疾病的发生,如慢性肺疾病、生长发育迟缓等。
(五)指导治疗:通过早期识别,医生可以更准确地判断病情严重程度,从而制定更适合的治疗方案。
(六)避免病情恶化:重症肺炎的病情可能迅速恶化,早期识别有助于及时采取措施,防止病情进一步加重。
(七)提高生活质量:减少儿童因重症肺炎导致的长期残疾和健康问题,提高患儿及其家庭的生活质量。
(八)减少经济负担:重症肺炎的治疗费用较高,尤其是涉及到重症监护和长期治疗时,早期识别和治疗可以减少整体的医疗开支。
(九)有助于公共卫生建设:早期识别和控制重症肺炎的传播,有助于防止疾病在社区中流行。
(十)提高医疗效率:通过早期识别,可以更有效地分配医疗资源,确保重症患儿能够得到优先治疗。
综上所述,早期识别儿童重症肺炎对于提升治疗效果、改善患儿生活质量以及减轻社会医疗负担都具有重要意义。
三、如何早期识别儿童重症肺炎?
根据相关指南和专家共识,如果临床上肺炎患儿满足以下特征中的任何一项,即可视为重症肺炎:
(一)一般情况差:主要包括拒食或脱水症状等,拒食指的是孩子不愿意进食,或者只吃很少的食物。因为进食进水少,且肺炎发热和呼吸急促等导致不显性失水增加,因而出现脱水。然而婴儿由于不会说话,临床症状不典型,为了方便家长判断婴儿有无脱水,可以通过一句口诀记忆:一差、二凹、三少、四干凉,即孩子从头到脚观察,可以出现精神差,前囟和眼眶凹陷,汗液、唾液、尿液减少,四肢干凉。另外,患儿还会出现呻吟、口唇发紫等现象。这些症状一定程度上反映了患儿血液中氧气的含量下降。
(二)意识障碍:儿童意识障碍是指儿童由于脑部损伤或其他神经系统疾病导致对周围环境及自身状态的识别和觉察能力出现障碍。这种障碍可以表现为不同程度的嗜睡、意识模糊、昏睡和谵妄,严重的意识障碍则为昏迷。儿童昏迷评分通常使用格拉斯哥昏迷量表(Glasgow Coma Scale, GCS)来评估,这是一种广泛使用的评分系统,包括三个部分:睁眼反应、言语反应和非偏瘫侧运动反应。GCS的总分最高为15分,最低为3分。分数越低表示意识障碍越严重,预后越差。在儿童中,昏迷评分可能还需要考虑儿童的年龄、发育水平和特定情况,以确保评分的准确性和适用性。此外,昏迷的儿童可能需要密切监测和及时的医疗干预,以改善预后并减少潜在的并发症。
(三)呼吸频率明显增快:孩子的呼吸急促、小儿不同年龄阶段的呼吸频率范围如下:新生儿(28天以内)正常呼吸频率在40-45次/分;婴儿(28天到1岁)正常呼吸频率为30-40次/分;幼儿(1-3岁)正常呼吸频率在25-30次/分;学龄前儿童(4-7岁)正常呼吸频率在20-25次/分;学龄儿童(8-14岁)正常呼吸频率在18-20次/分。需要注意的是,儿童呼吸频率受多种因素影响,如发热、剧烈运动、精神紧张等都可以造成呼吸频率增快。
(四)中心性紫绀:是一种由于心肺疾病导致动脉血氧饱和度降低而引起的皮肤黏膜青紫色改变的临床表现。当患儿肺炎加重时,吸入肺泡氧气变少,或者肺泡内氧气与肺泡毛细血管交换减少,导致血液中氧气含量下降,从而使血液中的还原血红蛋白(一种携带氧气的血红蛋白形式)增多。还原血红蛋白在较高浓度时会使皮肤和黏膜呈现青紫色。
(五)呼吸困难(鼻翼扇动、三凹征、呻吟):肺炎加重时机体缺氧明显,为了获得更多的氧气,患儿会用力呼吸,甚至张开鼻孔增加呼吸表面积,同时呼气时还会闭紧声门让肺泡鼓起来以维持功能残气量。因此表现为呼吸困难、胸骨上窝,锁骨上窝,肋间隙凹陷,鼻翼扇动和呻吟。
(六)多肺叶或≥2/3单侧肺受累:人有左右两个肺,右肺分成3个叶,左肺分成2个叶,当双肺大于2个肺叶有炎症,或者一侧肺有三分之二体积受累时提示病灶范围广,也是重症肺炎的表现之一。
(七)胸腔积液:是指在胸膜腔内积聚过多的液体,胸膜腔是位于肺表面和胸壁内侧之间的一个潜在的腔隙。正常情况下,胸膜腔内有少量液体起到润滑作用,但当液体积聚增多时,就形成了胸腔积液。重症肺炎出现胸腔积液的原因主要有以下几点:1.肺部炎症累及胸膜,导致胸膜产生反应性胸膜炎,引起渗出性胸腔积液。肺炎导致胸腔感染,出现感染性胸膜炎,也会产生胸腔积液。2.肺炎波及胸膜,导致胸膜毛细血管静水压增高、通透性增加,血液中成分渗透到胸膜腔形成胸腔积液。肺炎也可导致胸膜毛细血管胶体渗透压下降、淋巴管引流功能下降等。3.重症肺炎患者体质虚弱、免疫力下降,对疾病的抵抗能力下降,也容易并发胸腔积液。4.肺炎导致低氧血症、心功能不全等基础疾病,也可引起胸腔积液。总之,重症肺炎引起胸腔积液主要与肺部炎症累及胸膜、胸膜毛细血管静水压和通透性改变、感染性渗出等因素有关。治疗肺炎的同时可以考虑置入胸腔置管引流,以控制病情。
(八)脉搏血氧饱和度(SpO₂)≤0.92(海平面):SpO₂是一种无创监测方法,用于估测动脉血氧饱和度(SaO₂)。它是一种重要生理参数,可以反映人体呼吸功能状态和组织氧合情况。SpO₂监测通过在手指、脚趾、耳垂或其他可透光且有血流灌注的组织上放置监测探头来进行。正常值一般认为应≥0.95。如果肺炎的患儿SpO₂≤0.92,通常提示机体缺氧明显,即可能发展为重症肺炎。
(九)肺外并发症:重症肺炎的肺外表现涉及多个系统,主要表现包括:心血管系统,重症肺炎可能引起心血管并发症,如心肌炎、心包炎、心律失常、心力衰竭等;肾脏,可导致急性肾损伤,表现为尿量减少、血肌酐和尿素氮水平升高;血液系统,可能出现贫血、凝血功能障碍,如弥散性血管内凝血(DIC);神经系统,可能出现谵妄、意识障碍、抽搐等中枢神经系统症状;消化系统,可能出现食欲减退、恶心、呕吐、腹泻、肝功能异常等;血栓性疾病,重症肺炎患者可能发生深静脉血栓形成和肺栓塞;免疫系统,可能导致免疫系统功能异常,影响机体对感染的抵抗能力;代谢异常,可能出现电解质紊乱、酸碱平衡失调等代谢问题;皮肤黏膜,在某些情况下,皮肤可能出现皮疹或出血点;循环系统,重症肺炎可导致循环衰竭,表现为低血压、休克等。这些肺外表现可能与肺炎引起的全身炎症反应有关,也可能是由于病原体直接侵犯或感染的并发症。
(十)高危因素:需要重视儿童重症肺炎的高危因素,如早产、低出生体重、人工助孕、剖宫产、宫内窘迫、生后窒息、支气管肺发育不良、先天性心脏病、免疫功能缺陷病等。此外,一些实验室检测指标异常也可能提示肺炎发展为重症的可能,例如C反应蛋白、降钙素原、乳酸脱氢酶、乳酸、D-二聚体、抗凝血酶原Ⅲ、免疫炎性因子(白介素-6、白介素-8、白介素-10、干扰素-γ、肿瘤坏死因子α)等。
通过上述方法和标准,医疗工作者可以更有效地对儿童重症肺炎进行早期识别和干预,以改善患儿的预后。