

作者:南昌大学第一附属医院 药剂科 张秀莹
2025-04-14 15:21
“药师,这个吸入剂怎么用?”
“药师,这个吸入剂是不是有问题,我感觉吸的时候什么都没有?”
“药师,这个吸入剂怎么只有一个装置,没看到药啊?”
“药师,为什么医生给我开这么多种吸入剂?我有点哮喘,说什么短效的,长效的....”
……
在药学门诊,经常会遇到患者来咨询诸如以上有关吸入剂的使用问题,大多数为慢性阻塞性肺病(简称慢阻肺)的患者,有的患者是初次确诊慢阻肺,第一次使用吸入剂,不知道如何使用吸入装置;有的患者诊断慢阻肺多年,在使用吸入剂的过程中仍然会存在一些操作不规范的地方,甚至错误的使用;还有的患者经常忘记用药,断断续续,依从性不佳。这些问题对于慢阻肺患者疾病的预后及药物疗效都会产生不良影响,甚至造成医疗资源浪费。今天我们就来聊一聊慢性阻塞性肺病,及慢阻肺患者如何选择和规范化使用吸入剂,使用过程中有哪些注意事项。
1.慢阻肺的流行病学
目前,慢阻肺是全球五大慢性疾病之一,也是全球三大死因之一[1]。据王辰院士团队2018年发表的“中国成人肺部健康研究”结果显示,我国慢阻肺患者人数约1亿,其中20岁以上人群中慢阻肺患病率为8.6%,40岁以上人群慢阻肺患病率高达13.7%[2]。慢阻肺在我国具有高发病率、高致残率、高死亡率以及低知晓率、低诊断率、低控制率等特点,是我国现阶段疾病防控的一大挑战。
2.什么是慢阻肺,有哪些症状?[3,4]
2024年慢性阻塞性肺疾病全球倡议(简称GOLD2024)定义:慢阻肺是一种异质性肺部疾病,其特征是由于气道(支气管炎、细支气管炎)和/或肺泡异常(肺气肿)引起的慢性呼吸道症状,如呼吸困难、咳嗽、咳痰等,这些症状会导致持续的、通常是进行性的气道阻塞。
慢阻肺患者的症状通常表现为呼吸困难、活动受限和/或咳嗽,可能伴有痰液分泌,并可能出现以呼吸道症状加重为特征的急性呼吸道事件,提示病情加重,需要采取特定的预防和治疗措施。
3.引起慢阻肺的因素有哪些?[3]
GOLD2024指出,慢阻肺是基因和环境相互作用的结果。导致慢阻肺的主要环境因素是吸烟、吸入室内外空气污染中的有毒颗粒和气体。其他环境和宿主因素(包括肺部发育异常和肺部加速衰老)也可能导致慢阻肺。
慢阻肺遗传风险因素是SERPINA1基因突变导致遗传性α-1抗胰蛋白酶(AATD)缺乏症,这种相互作用使个体易患慢性阻塞性肺病,但这类人群较少见。
4.得了慢阻肺,有哪些治疗方式?
慢阻肺是一种常见、可预防、可治疗的疾病。如果出现相关症状,建议尽早去医院进行肺功能检查等明确诊断。一旦诊断为慢阻肺,除了戒烟、减少有毒颗粒和气体的吸入、肺康复训练、接种流感疫苗和肺炎链球菌疫苗等,药物治疗也是控制疾病进展非常重要的部分。药物治疗可减轻慢性阻塞性肺病的症状,降低病情加重的频率和严重程度,改善健康状况和运动耐量。数据显示,药物治疗可以降低肺功能下降率和死亡率[3-6]。
5.慢阻肺药物治疗该如何选择?
支气管舒张剂是慢阻肺患者治疗的基石,某些患者可能还需要联合糖皮质激素治疗。常用药物如表1[5,6],其中短效制剂用于缓解症状,长效制剂用于长期维持治疗。
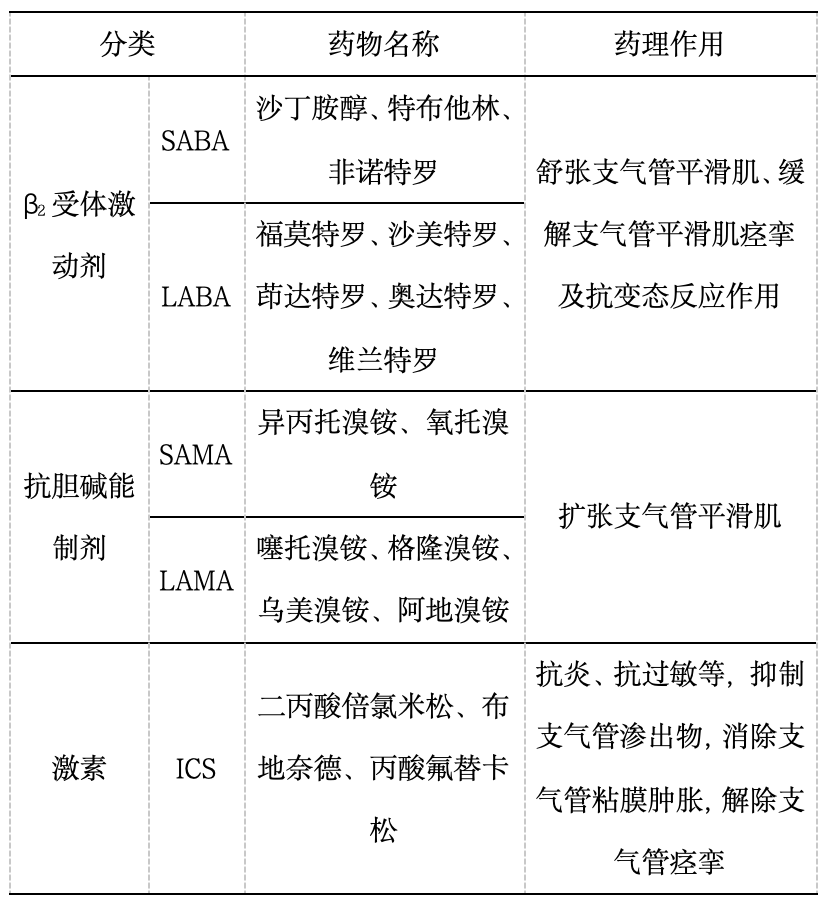
表1慢阻肺常用药物
注 SABA:短效b2受体激动剂;LABA:长效b2受体激动剂;SAMA:短效抗胆碱药物;LAMA:长效抗胆碱药物;ICS:吸入性糖皮质激素
(1)慢阻肺稳定期初始治疗药物选择[3,4]
GOLD2024推荐根据ABE方案对症状和病情恶化风险进行个体化评估,并监测血嗜酸性粒细胞计数(eos),对慢阻肺进行药物治疗的启动建议。
如图1,对于A组患者,可以使用短效或长效支气管扩张制剂,如果有长效支气管扩张剂且价格适中,则首选长效支气管扩张剂,偶尔呼吸困难的患者除外。B组患者,如无禁忌,建议首选LABA+LAMA组合进行治疗,值得注意的是,如果这类患者存在合并症,应该根据患者疾病情况、症状缓解情况及用药感受进行个体化调整,否则可能加重症状并影响预后。E组患者,如果不存在可用性、成本和副作用方面的问题,LABA+LAMA是E组患者初始治疗的首选,如果E组患者合并血eos≥300cell/ml,则建议LABA+LAMA+ICS为治疗首选,效果优于LABA+ICS。 对于同时患有哮喘的慢阻肺患者,必须使用ICS,并使用短效支气管扩张剂,用于立即缓解症状。
值得注意的是,相比多个吸入制剂,单一吸入制剂在使用上更方便,患者依从性更高,可能在治疗方面更有效。
因此,对于慢阻肺的治疗方案应结合患者合并疾病、脏器功能、耐受情况、治疗效果及依从性等,综合评估后选择。且治疗实施后,应评估患者是否达到治疗目标,可能需要对治疗方案进行调整。

图1 慢阻肺稳定期初始阶段药物治疗
(2)慢阻肺随访期治疗药物选择[3,4]
慢阻肺患者随访期药物的治疗策略如图2。如果初期患者治疗反应良好,可继续维持治疗。如果患者治疗效果不佳,应首先检查患者依从性、吸入技巧及可能的合并症,根据患者的治疗特征(呼吸困难或急性加重)选择治疗方案。如果患者呼吸困难和急性加重均存在,应按照急性加重治疗。治疗期间评估患者治疗反应,调整治疗方案并随访评估。
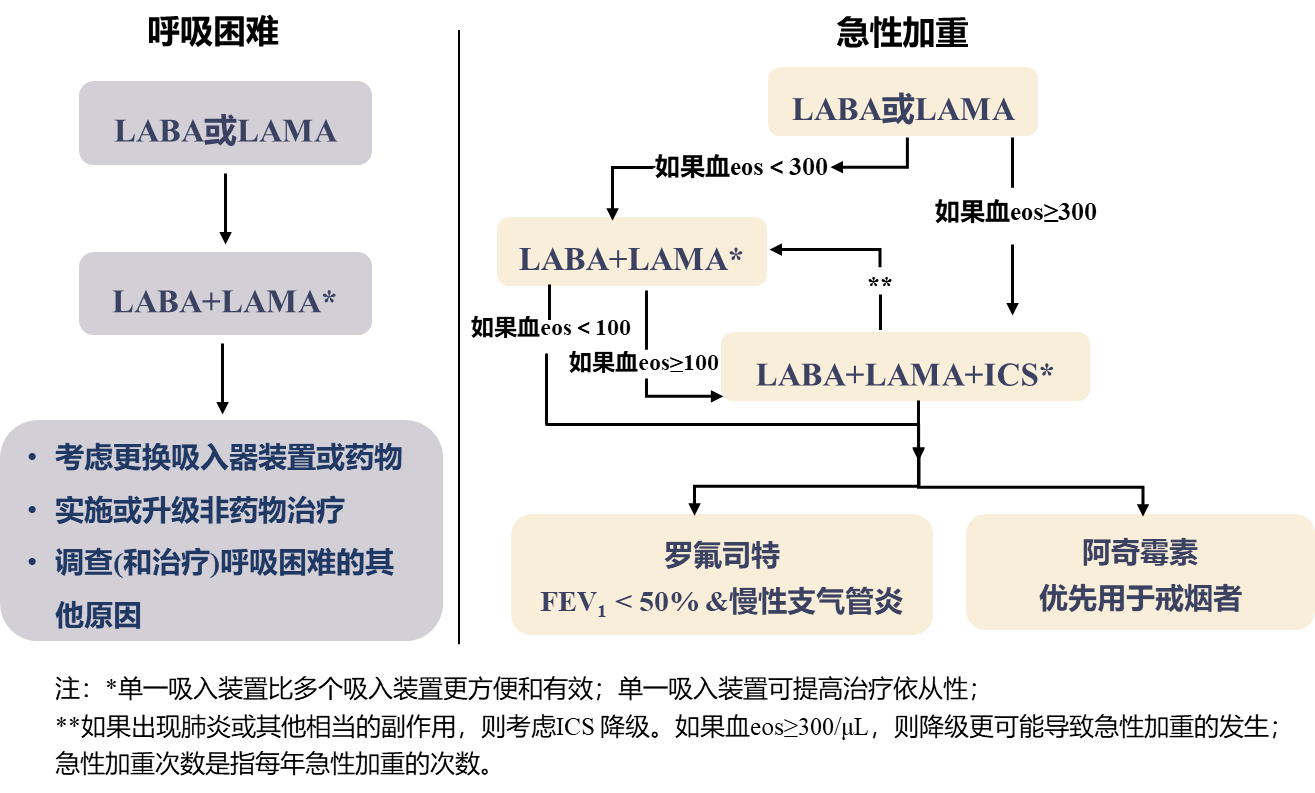
图2 慢阻肺随访期药物治疗
6、慢阻肺常用吸入剂有哪些,如何规范使用?
吸入制剂因药物直接作用于肺部,起效迅速、疗效好、安全性较好,其主要由吸入装置和药物组成,吸入装置的正确使用是确保治疗效果的关键。目前患者使用吸入装置的方法普遍存在不正确的现象,较常见的错误操作有[7]:未正确打开防尘帽或外壳,吸入前未充分呼气,未完全含住吸嘴,没有通过吸嘴吸入药物,启动和吸入不协调,吸气速度过快,初次使用未正确装药,吸入后未屏气或屏气时间不足等。不规范使用对疾病控制和预后有直接影响,甚至造成医疗资源的浪费[6-8]。
(1)慢阻肺常用吸入剂及吸入装置分类
目前我国可选择的慢阻肺吸入制剂较多,常用吸入剂及装置类型见表2。吸入装置根据剂型可分为主动释雾装置和被动释雾装置,其中主动释雾装置以加压定量吸入剂(pressurized metered dose inhaler,pMDI)与软雾吸入剂(soft mist inhaler,SMI)为主,被动释雾装置以干粉吸入剂(dry powder inhaler,DPI)为主。
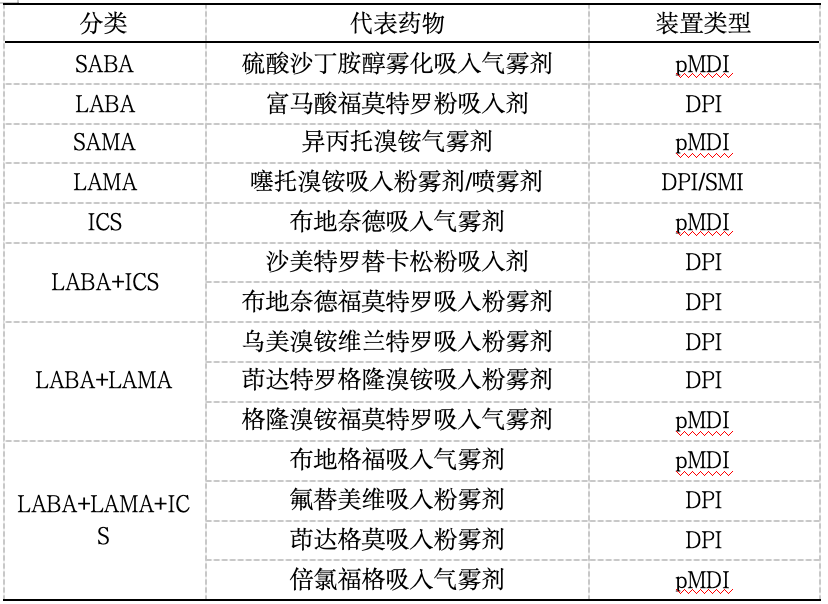
表2慢阻肺常用吸入剂及装置类型
注 SABA:短效b2受体激动剂;LABA:长效b2受体激动剂;SAMA:短效抗胆碱药物;LAMA:长效抗胆碱药物;ICS:吸入性糖皮质激素;pMDI:加压定量吸入剂;SMI:软雾吸入剂;DPI:干粉吸入剂
(2)吸入剂的规范使用要点[5,8]
不同吸入装置规范使用要点见表3。pMDI装置由药物、辅料和抛射剂组成,共同灌装在具有定量阀门的耐压容器中,通过揿压阀门,药物和抛射剂便以气溶胶形式喷出,由抛射剂提供形成和释放气溶胶所需的能量。SMI是一种独特的吸入制剂,属于主动释雾装置,但不含驱动剂,以机械能为动力。DPI是将药物微颗粒吸附在载体(如乳糖)后装入胶囊/泡囊或装置中形成的制剂,需要患者吸气驱动吸入,不要求手口同步,但要求吸气流速和足够的持续时间。
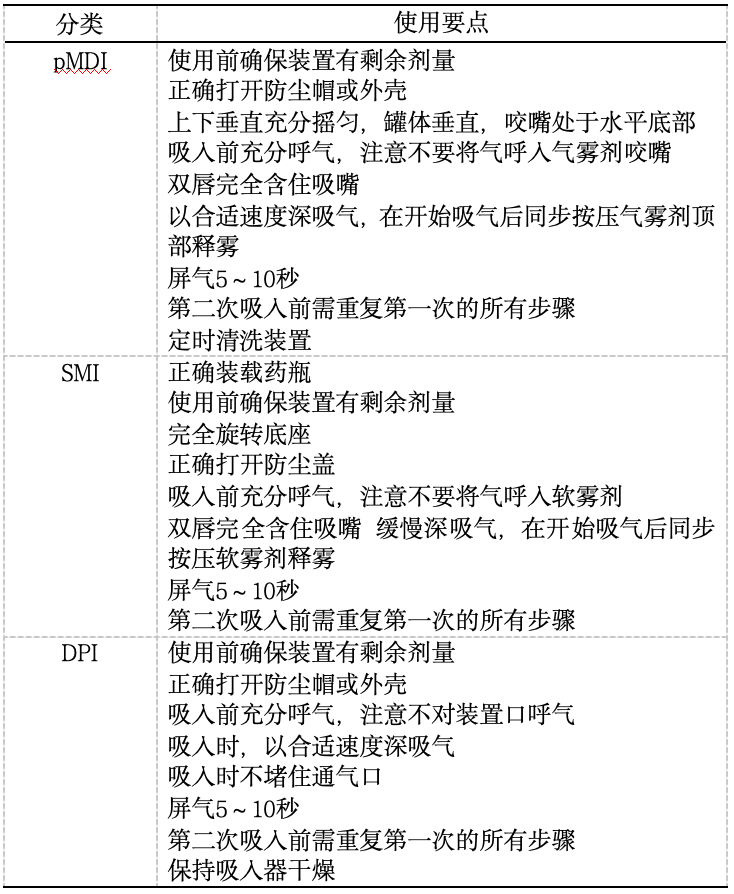
表3 慢阻肺常用吸入装置使用要点[5,8]
(3)吸入药物后是否要漱口?
有些吸入制剂含有激素成分,若长期使用不漱口,容易残留在口咽部,造成局部真菌感染,因此对于含有激素成分的吸入剂,使用后需要漱口。不含激素的制剂,通常较少引起局部真菌感染,但是长期使用,药物残留在口咽部可能出现其他不良反应,建议根据说明书要求,或个人用药习惯决定是否漱口,一般漱口不会影响药物疗效。
(4)漏服药物后,下一剂该怎么吸入?
如果漏用一次药物,可尽快补用,并在正常给药时间使用下次剂量,但切记不能在同一时间使用双倍剂量。具体情况请务必遵循医生的指示和药物说明书进行用药。
7.定期随访
GOLD2024建议(如图3)对慢阻肺患者进行“回顾-评估-调整”随访管理,关注患者的吸入技巧和依从性,评估患者吸入治疗效果,根据患者治疗特质的改善情况等,来进行药物的调整、升级或降阶梯转换,实现对患者的个体化用药,以确保更好的达到治疗目标,稳定病情。
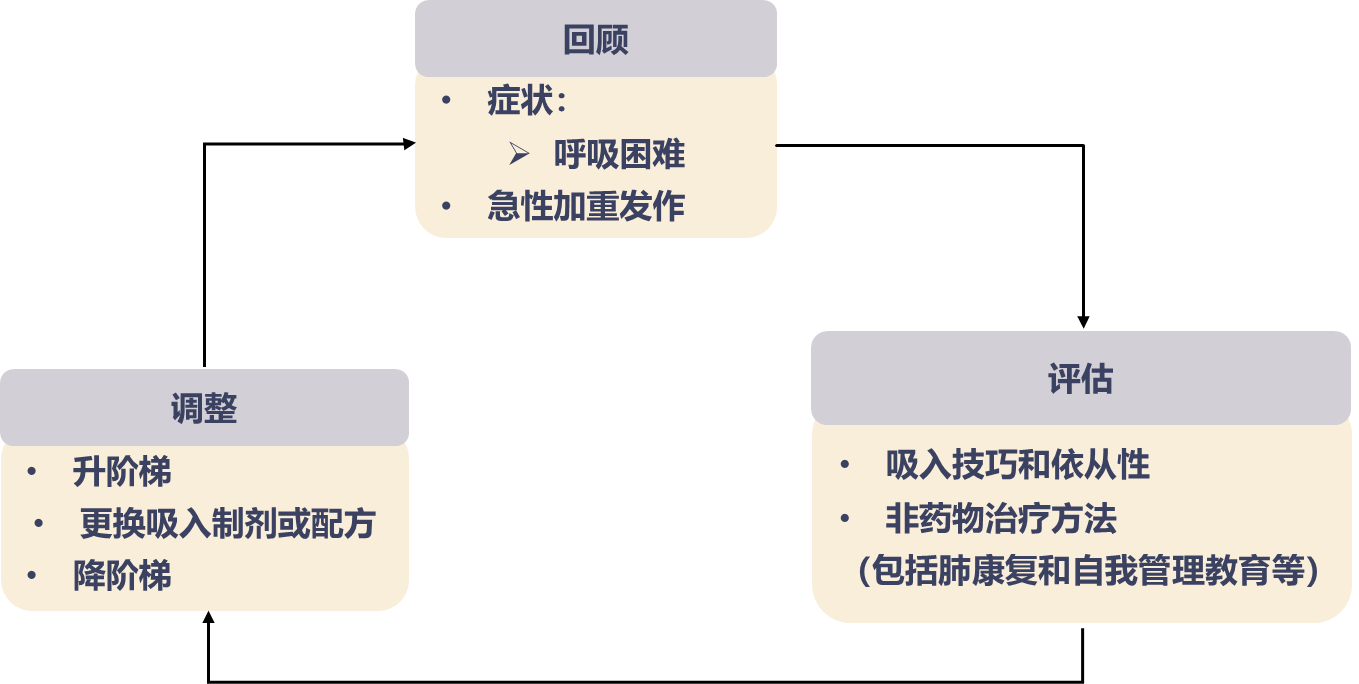
图3慢阻肺随访管理流程