

作者:南方医科大学顺德医院 胡永丰
2025-04-02 17:02
作为一名在三甲医院从事临床工作10余年的产科医师,最近有一个病例令我印象十分深刻!一名36岁高龄孕妇,既往有两次剖宫产史,目前孕25周+,入院两天前无明显诱因自觉下腹坠胀,晚上有隐痛,开始时以为自己胃肠不适,未重视就诊。当孕妇腹部隐痛逐渐明显,伴少许阴道血性分泌物,才到医院就诊,考虑先兆流产,收入院进行安胎治疗。然而不幸的是,孕妇入院当天晚上腹痛逐渐加剧,阴道流血增多,最终流产,检查胎盘发现有大量凝血块,考虑胎盘早剥、胎死宫内!对于这对夫妇来说,这突如其来的流产简直就是晴天霹雳!医务人员也似乎无力回天
本文将为大家科普胎盘早剥的相关知识,帮助准妈妈们更好地预防和应对这一问题。
一、引言
在孕期,胎盘是胎儿生长发育的重要支撑,它负责向胎儿提供养分和氧气。然而,有时胎盘可能会在胎儿娩出前部分或全部从子宫壁剥离,这种情况被称为胎盘早剥。胎盘早剥是一种严重的妊娠期并发症,疾病发生迅猛,若处理不及时可危及母婴生命!
二、胎盘早剥的定义与发生率
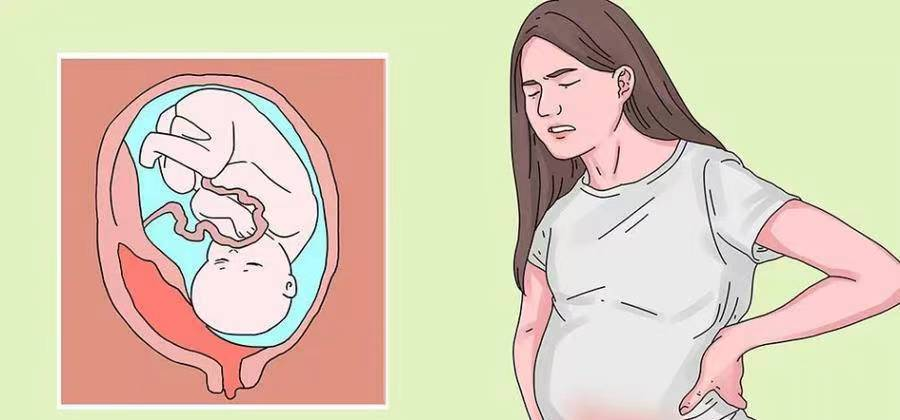
胎盘早剥,顾名思义,是指胎盘在胎儿尚未分娩之前提前脱离子宫壁的情况。一般指妊娠20周后正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离。它可能发生在分娩前的任何时间,但通常在分娩过程中,尤其是在产程中期或晚期。胎盘早剥的发生率在国外平均为0.5%,国内报道为0.5%~2.1%。虽然发生率不高,但一旦发生,病情往往较为危重,因此不容忽视。
三、胎盘早剥的原因
胎盘早剥的原因多种多样,主要包括血管病变、机械性因素、子宫体积骤然缩小、子宫静脉压升高等。其中,血管病变是最常见的原因,如妊娠期高血压疾病、妊娠期糖尿病、妊娠合并肾脏疾病等。这些疾病可导致底蜕膜螺旋小动脉痉挛或硬化,引起远端毛细血管缺血坏死以致破裂出血,形成胎盘后血肿,最终导致胎盘自子宫壁剥离。
机械性因素如外伤(特别是腹部直接受撞击或摔倒腹部直接触地等)、胎位异常行外倒转术矫正胎位、脐带过短或脐带绕颈、在分娩过程中胎先露部下降等,均可能促使胎盘早剥。此外,双胎分娩时,羊水过多、过快地流出,使子宫内压骤减,子宫突然收缩,也可能导致胎盘与子宫壁错位而剥离。
除了上述原因外,一些生活习惯和其他因素也可能影响胎盘早剥的发生率,如吸烟、酗酒、孕期营养不良、孕期感染等。
四、胎盘早剥的临床表现及分级
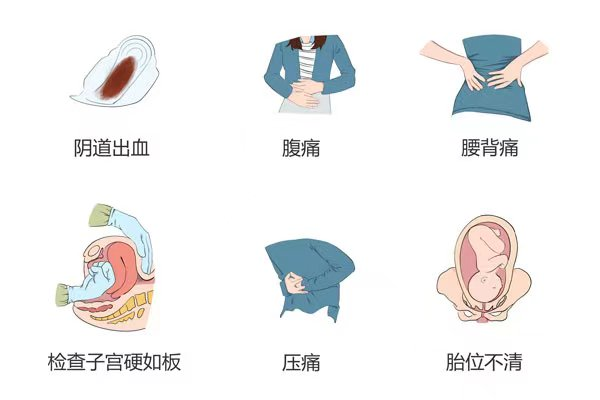
胎盘早剥的典型症状包括阴道出血、腹痛、频繁宫缩和子宫压痛等。然而,症状不典型者仅有少许阴道流血伴轻微腹痛,因此很容易被忽视。临床上推荐按照胎盘早剥的Page分级标准评估病情的严重程度。
Page分级 | 剥离面积 | 病情严重程度 | 临床表现 |
0级 | 未明确 | 轻微 | 分娩后回顾性产后诊断,通常无明显临床表现 |
Ⅰ级 | 小面积 | 轻度 | 外出血,子宫软,胎儿无窘迫,可能有轻微腹痛或无明显症状 |
Ⅱ级 | 较大面积 | 中度 | 胎儿宫内窘迫或胎死宫内,可能有持续性腹痛,贫血程度与阴道流血量不符 |
Ⅲ级 | 大面积 | 重度 | 产妇出现休克症状,伴或不伴弥散性血管内凝血,子宫硬如板状,宫缩间歇时不能松弛 |
这个图表是基于Page分级标准对胎盘早剥病情的严重程度进行的大致分类。实际临床表现可能因个体差异而有所不同。在医疗实践中,胎盘早剥的诊断和治疗需要综合考虑患者的具体症状、体征以及相关检查结果。如果有胎盘早剥的疑虑,应及时就医并咨询专业医生。
能帮助我们诊断胎盘早剥的辅助检查有哪些呢?
(一)超声检查:孕期一般需每个月例行彩超检查,了解胎儿发育情况,同时了解胎盘的部位及厚度,如发现胎盘厚度较前明显增厚或胎盘边缘有圆形裂开,胎盘与子宫壁之间出现边缘不清晰的液性低回声区,需马上联想到胎盘后血肿,有胎盘早剥可能!尤其是胎盘附着于子宫后壁时。
(二)电子胎心监护:孕晚期常用,协助判断胎儿在子宫内是否有缺氧、窘迫等情况,帮助评估疾病的严重程度。
(三)实验室检查:包括血常规、凝血功能、肝肾功能、电解质、免疫等,胎盘早剥Page分级达到III级的孕妇应检查肾功能和血气分析,注意DIC倾向,必要时进一步行纤溶确诊试验(包括凝血酶时间、优球蛋白溶解时间和血浆鱼精蛋白副凝试验)。血纤维蛋白原<250mg/L为异常,如果<150mg/L对凝血功能障碍有诊断意义。紧急情况时,可抽取孕妇肘静脉血2mL放入干燥试管中,7分钟后若无血块形成或形成易碎的软凝血块,提示凝血功能障碍,基层医院也可应用此方法,快捷有效。
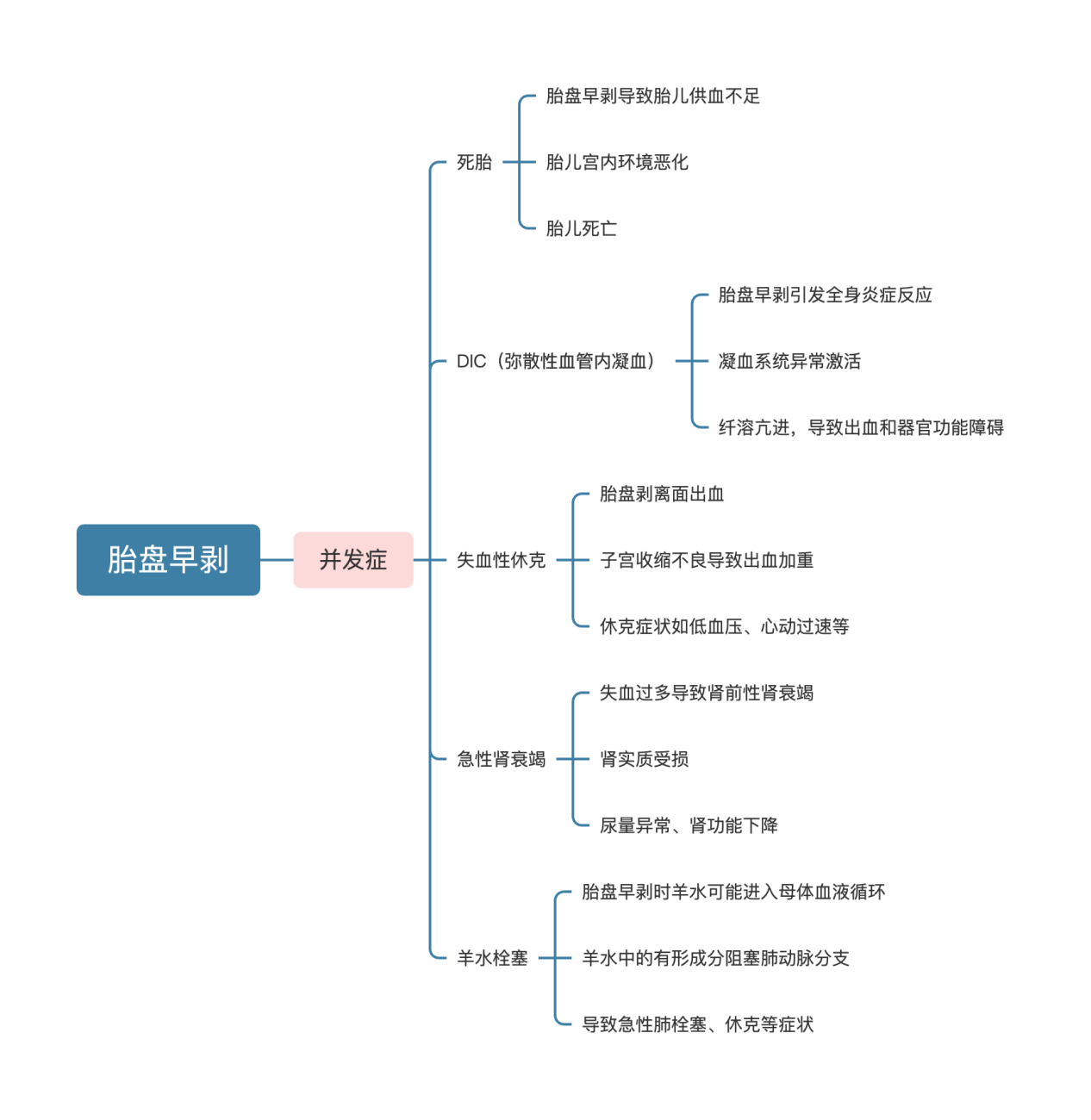
五、胎盘早剥的并发症
胎盘早剥的并发症主要包括胎儿宫内窘迫、死亡,母亲休克、产后出血、急性肾功能衰竭等。其中,子宫胎盘卒中(又称库弗莱尔子宫)是胎盘早剥的一种严重并发症,由于血液积聚于胎盘与子宫壁之间,随着胎盘后血肿压力的增加,血液浸入子宫肌层,引起肌纤维分离,断裂甚至变性,当血液渗透至子宫浆膜层时,子宫表面呈紫蓝色瘀斑。此外,凝血功能障碍也是胎盘早剥的常见并发症之一。
六、胎盘早剥的治疗与预防
纠正休克和检测胎儿宫内情况是胎盘早剥治疗中的关键环节。通过及时有效的治疗措施和密切的监测,可以降低母婴并发症的风险,保障母婴健康。
(一)纠正休克
及时补充血容量:对于处于休克状态的孕妇,首要任务是迅速补充血容量。可以通过静脉滴注等方式,根据血红蛋白的多少来输注红细胞、血浆、血小板或冷沉淀等,以维持血液循环的稳定。
密切监测生命体征:在纠正休克的过程中,需要密切监测孕妇的生命体征,包括血压、心率、呼吸以及血氧饱和度等。这些指标的变化可以反映休克纠正的效果,以及是否出现其他并发症。
确保呼吸通畅:保持呼吸道通畅是纠正休克的重要措施之一。必要时可以给予吸氧或辅助呼吸,以确保氧气的供应。
使用血管活性药物:在补充血容量的同时,可以使用血管活性药物来改善微循环,提高组织的灌注量。
预防并发症:在纠正休克的过程中,还需要注意预防并发症的发生,如心功能不全、肾功能不全等。
(二)监测胎儿宫内情况
对于孕晚期有外伤史的孕妇必要时予持续电子胎心监测,评估胎儿是否有急性宫内窘迫情况。
(三)及时终止妊娠
主要是根据Page分级来确定治疗方案。
Page I级:对于轻微的胎盘早剥,孕妇可能无明显症状或仅有轻微腹痛。此时,应密切观察病情变化,定期进行产前检查,及时发现并处理任何异常情况。
PageⅡ级:当孕妇出现持续性腹痛、阴道流血或血性羊水时,可能表明胎盘早剥已进入较高级别。此时,应根据胎儿情况、产程进展和孕妇状况来决定分娩方式。若胎儿已成熟且状况良好,产程进展快,可考虑阴道分娩;若胎儿窘迫或孕妇情况危急,则应立即行剖宫产。
Page III级:这是最严重的胎盘早剥级别,孕妇可能出现休克、DIC(弥散性血管内凝血)等严重并发症。此时,应紧急行剖宫产终止妊娠,并同时治疗相关并发症。
(四)分娩方式的选择
对于Page I级的轻微胎盘早剥,如果胎儿情况良好且孕妇状况稳定,可考虑阴道分娩。在分娩过程中,应密切观察胎心、宫缩及产程进展,做好紧急剖宫产的准备。
对于PageⅡ级及以上的胎盘早剥,充分评估阴道分娩条件,可适当给予阴道助产,如评估短时间内未能阴道分娩,建议尽快行剖宫产以确保母婴安全。特别是当胎儿出现窘迫征象或孕妇情况危急时,剖宫产是更为安全的选择。
(五)胎盘早剥的预防
预防胎盘早剥的关键在于定期进行产前检查,及时发现并治疗妊娠并发症如妊娠期高血压疾病、妊娠期糖尿病、妊娠合并肾脏病变等。此外,孕妇应避免劳累、搬重物、腹部受伤。妊娠晚期应避免长时间仰卧位,以减少对腹部的压力。同时,保持良好的生活习惯、科学饮食和愉快心情也有助于降低胎盘早剥的风险。
七、结语
胎盘早剥虽然发生率不高但危害严重,依然不容忽视。通过本文的科普,希望能够帮助准妈妈们更好地了解和认识胎盘早剥的相关知识,从而采取有效的预防措施降低其发生率,保障母婴健康。同时,一旦发生疑似胎盘早剥的情况,应立即就医,以便及时地得到诊断和治疗。